# Traitement des brûlures légères : les bons gestes à adopter rapidement
Les brûlures superficielles représentent l’un des traumatismes cutanés les plus fréquents au quotidien, touchant chaque année des millions de personnes à travers le monde. Qu’il s’agisse d’un contact avec une casserole brûlante, d’une exposition prolongée au soleil ou d’un accident domestique avec de l’eau bouillante, ces lésions cutanées nécessitent une prise en charge immédiate et appropriée. La rapidité d’intervention dans les premières minutes suivant le traumatisme conditionne directement l’évolution de la cicatrisation et la prévention des complications infectieuses. Contrairement aux idées reçues, certains gestes traditionnels comme l’application de beurre ou de dentifrice peuvent aggraver la situation et retarder la guérison. Une compréhension précise des mécanismes lésionnels et des protocoles thérapeutiques validés permet d’optimiser la réparation tissulaire et de minimiser les risques de séquelles esthétiques ou fonctionnelles.
Classification des brûlures thermiques du premier et second degré superficiel
La classification médicale des brûlures repose sur l’évaluation de la profondeur de l’atteinte cutanée, critère déterminant pour établir le pronostic et orienter la stratégie thérapeutique. Cette distinction permet aux professionnels de santé d’adapter précisément les soins locaux et d’anticiper le délai de cicatrisation. La peau, constituée de trois couches principales – l’épiderme en surface, le derme en profondeur et l’hypoderme – réagit différemment selon l’intensité et la durée de l’exposition thermique. L’identification précise du degré de brûlure nécessite une observation attentive des manifestations cliniques dans les heures suivant le traumatisme, car certains signes peuvent évoluer progressivement.
Caractéristiques dermatologiques de la brûlure du premier degré
La brûlure du premier degré constitue l’atteinte la plus superficielle, limitée exclusivement à la couche épidermique externe. Cliniquement, elle se manifeste par un érythème intense, caractérisé par une rougeur uniforme de la peau sans formation de phlyctènes. Le coup de soleil représente l’exemple typique de cette catégorie lésionnelle. La zone atteinte présente une hypersensibilité marquée au toucher, avec une douleur vive déclenchée par les stimulations mécaniques ou thermiques. L’intégrité de la barrière cutanée demeure préservée, ce qui explique l’absence de risque infectieux significatif. La desquamation spontanée survient généralement entre le troisième et le septième jour post-traumatique, révélant progressivement une peau régénérée sans cicatrice résiduelle.
Signes cliniques de la brûlure du second degré superficiel avec phlyctènes
Les brûlures du second degré superficiel impliquent une destruction partielle du derme papillaire, tout en préservant les couches dermiques profondes contenant les annexes cutanées. La caractéristique pathognomonique réside dans l’apparition de phlyctènes, également appelées cloques ou bulles, résultant du décollement entre l’épiderme et le derme. Ces vésicules renferment un liquide séreux transparent, constituant une réaction exsudative physiologique. La base de la plaie, une fois la phlyctène rompue, présente une surface rosée, humide et extrêmement douloureuse en raison de l’exposition
rosée, humide et extrêmement douloureuse en raison de l’exposition des terminaisons nerveuses sensitives. Dans les brûlures légères, le plancher reste bien vascularisé, saignotant au moindre contact, ce qui traduit un potentiel de régénération élevé. En l’absence de complication infectieuse, la cicatrisation s’obtient généralement en 10 à 14 jours, avec un risque limité de séquelles pigmentaires si la protection solaire est rigoureuse. On évitera absolument de percer soi-même ces phlyctènes : leur enveloppe joue le rôle de pansement biologique temporaire, réduisant le risque de contamination microbienne.
Différenciation entre érythème simple et atteinte épidermique profonde
La frontière entre une simple brûlure érythémateuse et une atteinte épidermique plus profonde peut parfois sembler floue, notamment dans les premières heures. Dans le cas d’un érythème pur, la peau reste souple, homogène, sans zone de blanchiment durable à la pression digitale, et la douleur, bien que vive, diminue nettement après le refroidissement. À l’inverse, lorsqu’il existe une atteinte plus profonde de l’épiderme, on observe souvent un aspect moucheté, une coloration rouge plus sombre ou violacée, et la douleur persiste de façon plus intense malgré les premiers gestes de prise en charge. L’apparition secondaire de phlyctènes dans les 12 à 24 heures suivant le traumatisme signe l’existence d’une brûlure du second degré superficiel plutôt que d’un simple coup de soleil ou d’un eriteme thermique banal. En cas de doute, surtout sur une zone étendue ou chez l’enfant, il est recommandé de solliciter un avis médical afin de classifier correctement la lésion et d’adapter les soins.
Critères de gravité selon l’étendue et la localisation anatomique
Au-delà du degré de profondeur, la gravité d’une brûlure légère se juge aussi sur l’étendue de la surface atteinte et sur la localisation anatomique. Chez l’adulte, une brûlure du premier ou second degré superficiel reste généralement bénigne si elle concerne une zone inférieure à 10 % de la surface corporelle, tandis que chez l’enfant ce seuil est abaissé à 5 %. Pour une évaluation rapide à domicile, on utilise la paume de la main de la victime (doigts compris) comme unité de mesure approximative correspondant à 1 % de la surface corporelle. Certaines régions sont toutefois considérées comme délicates, même en cas de petite brûlure : visage, mains, pieds, organes génitaux, plis de flexion (cou, aisselles, coudes, genoux, chevilles). Sur ces zones, une brûlure apparemment modérée peut entraîner des répercussions fonctionnelles importantes (raideur, limitation de mobilité) ou esthétiques marquées, justifiant une consultation médicale rapide.
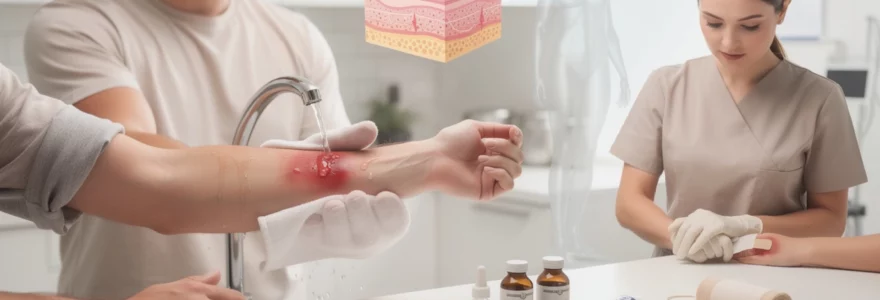
Refroidissement immédiat par eau tempérée : protocole des 15 minutes
Le refroidissement précoce de la brûlure thermique constitue le geste clé des premières minutes, avec un impact démontré sur la profondeur finale de la lésion et la douleur ressentie. Plusieurs études ont montré qu’un refroidissement prolongé à l’eau tempérée, instauré dans les 30 premières minutes suivant le traumatisme, réduit significativement l’extension tissulaire et améliore la qualité de la cicatrisation. Vous pouvez retenir une règle simple et pratique, souvent appelée « règle des 15 » : appliquer de l’eau à environ 15 °C, à 15 cm de la zone brûlée, pendant au moins 15 minutes. Ce protocole s’applique aux brûlures légères et modérées, limitées en surface, et doit toujours être réalisé avant tout autre soin local.
Température optimale de l’eau entre 15 et 25 degrés celsius
Contrairement à une idée reçue, utiliser de l’eau glacée ou de la glace pilée n’améliore pas la prise en charge d’une brûlure légère, et peut même induire un risque de vasoconstriction excessive et d’hypothermie, en particulier chez l’enfant. La température optimale de l’eau se situe entre 15 et 25 °C, c’est-à-dire une eau fraîche du robinet, agréablement froide sans être douloureuse au contact. On peut comparer ce geste à l’extinction progressive d’un feu de braises : il ne s’agit pas de « choquer » brutalement les tissus, mais de faire décroître de façon contrôlée la température cutanée pour stopper la progression de la chaleur en profondeur. En pratique, si vous n’avez pas de thermomètre, choisissez une eau que vous supportez facilement sur votre propre peau sans sensation de brûlure ou de gelure. L’objectif est d’abaisser la température locale en dessous du seuil de destruction cellulaire, sans agresser davantage l’épiderme.
Technique de ruissellement continu sans pression directe
La manière dont l’eau est appliquée sur la brûlure est aussi importante que sa température. Il est recommandé d’utiliser un filet d’eau douce et continu, à faible pression, laissant simplement l’eau ruisseler sur la zone lésée. Évitez de diriger un jet puissant directement sur la plaie : la pression pourrait aggraver la douleur, rompre des phlyctènes fragiles ou léser davantage les tissus déjà altérés. Lorsque c’est possible, placez la partie brûlée (main, avant-bras, pied) sous le robinet de façon à ce que l’eau coule du haut vers le bas, en respectant la gravité, afin d’évacuer les éventuels débris ou résidus. Si la brûlure concerne une région plus difficile d’accès (épaule, dos, flanc), un pommeau de douche réglé sur un jet doux, tenu à distance, permet d’obtenir un ruissellement homogène sans friction mécanique. L’absence de frottement est essentielle pour ne pas transformer une brûlure superficielle en lésion plus profonde.
Retrait sécurisé des vêtements et bijoux avant œdème tissulaire
Pendant les premières minutes, avant que l’œdème inflammatoire ne s’installe, il est indispensable de retirer avec précaution tous les éléments susceptibles de comprimer la zone enflée : bagues, bracelets, montres, mais aussi vêtements serrés, ceintures ou chaussures. Vous avez peut-être déjà vu une bague devenir impossible à enlever après un simple traumatisme du doigt : dans le cadre d’une brûlure, cette compression peut compromettre la circulation sanguine locale et aggraver la douleur. Il faut toutefois veiller à ne jamais arracher un vêtement ou un textile collé à la peau brûlée : dans ce cas, on découpe prudemment autour de la zone adhérente avec des ciseaux, en laissant le tissu en place sur la plaie. Il sera retiré secondairement en milieu médical, sous contrôle visuel et avec des solutions adaptées. Le même principe s’applique aux adhésifs ou pansements collés par la chaleur : ne tentez pas de les enlever de force si la peau semble venir avec.
Contre-indications du refroidissement en cas de brûlure étendue
Le refroidissement par eau tempérée n’est pas anodin lorsqu’une grande surface corporelle est touchée, notamment chez les jeunes enfants et les personnes âgées à risque d’hypothermie. En cas de brûlure étendue, dépassant environ 10 % de la surface corporelle chez l’adulte ou 5 % chez l’enfant, un arrosage prolongé de tout le corps peut entraîner une chute dangereuse de la température centrale. Dans ces situations, il est préférable de limiter le refroidissement à la seule zone atteinte, en protégeant le reste du corps sous des couvertures sèches, et d’abréger la durée d’arrosage (environ 10 minutes) avant de contacter les services d’urgence. De même, une personne présentant des signes de choc (pâleur, sueurs froides, malaise, confusion) ne doit pas être laissée longtemps sous l’eau, mais rapidement allongée, couverte et prise en charge par les secours. La règle à garder en tête : refroidir généreusement les petites brûlures, mais rester prudent dès que la surface s’agrandit.
Nettoyage et désinfection selon les protocoles antiseptiques
Une fois la phase de refroidissement terminée, la priorité suivante est de nettoyer soigneusement la brûlure légère afin de réduire la charge bactérienne et de préparer un lit de plaie propice à la cicatrisation. La peau brûlée perd une partie de sa fonction de barrière, ce qui en fait une porte d’entrée privilégiée pour les germes cutanés ou environnementaux. Le nettoyage doit donc être méthodique, doux et réalisé avec des solutions adaptées, en évitant les produits agressifs (alcool, éther, eau oxygénée concentrée) susceptibles d’irriter davantage les tissus. Avant de commencer, il est indispensable de se laver les mains à l’eau et au savon, voire d’utiliser une solution hydroalcoolique si disponible, pour limiter le risque de contamination croisée.
Utilisation du sérum physiologique stérile pour le lavage initial
Le sérum physiologique stérile (solution de chlorure de sodium à 0,9 %) constitue le liquide de référence pour le premier lavage de la plaie de brûlure légère. Sa composition isotonique respecte l’équilibre osmotique des cellules et ne provoque ni douleur supplémentaire ni macération excessive. En pratique, on irrigue délicatement la surface brûlée à l’aide d’une compresse stérile imbibée ou directement à partir d’une ampoule de sérum, en laissant le liquide s’écouler sans frotter vigoureusement. L’objectif est d’éliminer les résidus de produits (graisse de cuisson, aliments, poussières) et les micro-particules sans décaper la couche cellulaire encore viable. Si vous ne disposez pas de sérum physiologique immédiatement, une eau du robinet potable peut être utilisée en première intention, en attendant un nettoyage plus rigoureux avec des solutions stériles. L’important est de bannir toute notion de « raclure » ou de brossage, qui transformerait la brûlure superficielle en plaie plus profonde.
Application de chlorhexidine aqueuse ou de povidone iodée diluée
Après le lavage mécanique, un antiseptique local peut être appliqué pour réduire encore le risque de colonisation bactérienne, surtout si la brûlure légère est située dans une zone exposée aux frottements ou à la transpiration. Les solutions aqueuses de chlorhexidine ou les préparations à base de povidone iodée diluée font partie des produits largement utilisés dans ce contexte. On privilégie les formes non alcooliques, moins irritantes pour les tissus fragilisés, en évitant les applications répétées qui pourraient retarder l’épidermisation. Une fine couche est déposée sur la zone lésée à l’aide d’une compresse stérile, en respectant les contre-indications éventuelles (allergie connue à l’iode, prématuré ou nourrisson de moins d’un mois pour la povidone, par exemple). Il n’est pas nécessaire de multiplier les antiseptiques : mieux vaut en choisir un, bien toléré, et l’utiliser de façon raisonnée, plutôt que d’alterner différents produits qui déséquilibreraient le micro-environnement cutané.
Gestion des phlyctènes intactes versus rompues selon les recommandations HAS
La conduite à tenir devant une phlyctène (cloque) reste parfois source d’hésitation : faut-il la laisser intacte, la percer, retirer son toit épidermique ? Les recommandations françaises, notamment celles de la HAS, privilégient généralement le maintien des phlyctènes intactes lorsqu’elles sont petites, tendues, non douloureuses et situées sur une zone non porteuse, car leur toit joue un rôle de pansement biologique et limite le risque infectieux. En revanche, lorsque la phlyctène est volumineuse, très tendue, gênante pour la mobilité (paume, plante du pied, articulations) ou déjà rompue, une évacuation contrôlée du liquide séreux par un professionnel de santé est indiquée. Dans ce cas, seule une incision latérale fine est réalisée, en conservant autant que possible la « peau de couverture », qui sera ensuite plaquée sur la base après désinfection. Les phlyctènes spontanément rompues sont traitées comme des plaies ouvertes : le toit décollé, s’il est nécrosé ou souillé, peut être délicatement retiré en milieu médical pour éviter de constituer un réservoir bactérien.
Pansements hydrocolloïdes et interfaces lipido-colloïdes adaptés
Une fois la brûlure légère propre et désinfectée, la mise en place d’un pansement approprié est essentielle pour protéger la plaie, contrôler l’exsudat et favoriser une cicatrisation rapide en milieu humide. Les avancées en matière de pansements modernes ont profondément modifié la prise en charge des brûlures du premier et du second degré superficiel, en limitant les douleurs au changement de pansement et en améliorant le confort au quotidien. Le choix du dispositif dépendra principalement de l’aspect de la plaie (sèche, suintante, très exsudative), de sa localisation et du niveau de douleur rapporté par le patient. L’objectif est d’obtenir un micro-environnement stable, ni trop sec ni trop humide, comparable à une serre protégeant une plante en croissance.
Pansements urgotul et jelonet pour interface grasse protectrice
Les interfaces lipido-colloïdes et tulles gras, tels qu’Urgotul ou Jelonet, sont particulièrement adaptés aux brûlures superficielles peu exsudatives ou aux plaies partiellement épidermisées. Ces pansements se composent d’une trame souple imprégnée de substances grasses (paraffine, vaseline) ou de matrices hydroactives, qui ne collent pas à la surface de la plaie et limitent la douleur lors du retrait. En pratique, on applique directement le tulle sur la brûlure légère, après nettoyage et désinfection, puis on le maintient par une compresse absorbante et une bande non serrée. Ce type de pansement convient bien aux zones de mobilité (coude, genou, cheville), où l’on souhaite préserver l’élasticité cutanée et éviter les arrachements lors des mouvements. Il est toutefois nécessaire de surveiller l’apparition d’un exsudat plus abondant : si la compresse de recouvrement s’imbibe rapidement, un autre type de pansement sera plus approprié.
Hydrocolloïdes duoderm et comfeel pour cicatrisation en milieu humide
Les pansements hydrocolloïdes (Duoderm, Comfeel, entre autres) sont largement utilisés dans le traitement des brûlures du second degré superficiel non infectées, en raison de leur capacité à maintenir un milieu humide contrôlé. Leur face interne contient des particules hydrophiles (carboxyméthylcellulose, gélatine, pectine) qui gonflent au contact de l’exsudat et forment un gel protecteur, tandis que la face externe est occlusive, limitant les échanges avec l’extérieur. On peut comparer ce système à une bulle de protection qui garde la plaie à une température et une hydratation optimales, stimulant la migration cellulaire et réduisant la douleur. Ces pansements sont particulièrement intéressants lorsque l’on souhaite espacer les changements, puisque certains modèles peuvent rester en place plusieurs jours d’affilée, à condition qu’il n’y ait pas de signe d’infection ou de fuite d’exsudat sur les bords.
Alginates de calcium pour brûlures exsudatives du second degré
Dans les cas de brûlures du second degré superficiel à exsudat abondant, les pansements à base d’alginates de calcium constituent une option pertinente. Issus d’algues brunes, ces matériaux ont la particularité de se transformer en gel au contact des liquides biologiques, tout en exerçant un léger effet hémostatique sur les saignements capillaires. Ils agissent comme une véritable « éponge intelligente », capable d’absorber l’excès d’exsudat tout en maintenant une humidité suffisante à la surface de la plaie. On les utilise en association avec un pansement secondaire absorbant, surtout sur les zones concaves ou difficilement compressibles. En revanche, ils ne sont pas indiqués sur des brûlures très sèches ou déjà largement épidermisées, où ils risqueraient d’adhérer inutilement et de perturber la maturation de la nouvelle peau.
Fréquence de renouvellement et signes de macération cutanée
La fréquence de renouvellement des pansements de brûlure légère dépendra de leur nature et de l’évolution de la plaie. Les interfaces grasses et certains tulles hydroactifs sont généralement changés quotidiennement ou tous les deux jours, tandis que les hydrocolloïdes peuvent rester en place 3 à 5 jours si l’exsudat est modéré et que les bords restent bien adhérents. Il est important de surveiller les signes de macération cutanée, qui se traduisent par une peau périphérique blanchâtre, fripée, fragile et parfois prurigineuse. Une macération prolongée favorise la prolifération bactérienne et retarde la cicatrisation : dans ce cas, il convient soit d’espacer légèrement l’humidification, soit de choisir un pansement plus absorbant. Dès que la brûlure devient sèche, rosée, peu douloureuse, on peut alléger progressivement le dispositif, en privilégiant des crèmes cicatrisantes et une simple protection mécanique par compresse non adhérente.
Traitements topiques cicatrisants et surveillance de l’infection
En complément des pansements modernes, différents traitements topiques cicatrisants peuvent être utilisés pour optimiser la réparation tissulaire des brûlures du premier et du second degré superficiel. Leur rôle est multiple : hydrater l’épiderme en reconstruction, apaiser la douleur et les démangeaisons, favoriser la reconstitution de la barrière cutanée et, parfois, limiter la colonisation microbienne. Toutefois, l’utilisation de ces produits doit rester raisonnée et guidée par l’aspect de la plaie : une crème trop grasse sur une brûlure très exsudative, par exemple, risque de provoquer une macération. Parallèlement, une vigilance quotidienne s’impose pour repérer précocement les signes d’infection locale ou générale, particulièrement chez les personnes fragiles (enfants, sujets âgés, immunodéprimés).
Sulfadiazine argentique pour prévention de la colonisation bactérienne
La sulfadiazine argentique est un antiseptique topique classique dans la prise en charge des brûlures, en particulier dans les centres spécialisés, en raison de son large spectre d’activité contre les bactéries gram-positives et gram-négatives. Elle se présente sous forme de crème blanche appliquée en couche fine ou moyenne sur la surface brûlée, généralement sous un pansement secondaire. Son intérêt principal réside dans la prévention de la colonisation bactérienne des brûlures du second degré, notamment lorsque la surface atteinte est plus étendue ou lorsque les conditions d’hygiène sont imparfaites. Cependant, cette molécule n’est pas dénuée d’effets secondaires potentiels (allergies aux sulfamides, risque de retard de cicatrisation sur de très petites lésions, contre-indication chez le nourrisson et la femme enceinte à certains termes) et doit être utilisée sur avis médical, surtout si la brûlure reste légère et localisée.
Détection précoce des signes d’infection streptococcique ou staphylococcique
Malgré des soins locaux rigoureux, une brûlure légère peut se compliquer d’une infection, le plus souvent due à des bactéries de type staphylocoque ou streptocoque naturellement présentes sur la peau. Reconnaître tôt ces signes permet d’instaurer rapidement un traitement adapté et d’éviter une aggravation vers une cellulite ou une infection systémique. Localement, on surveillera l’apparition d’une rougeur plus intense et étendue autour de la plaie, d’une chaleur excessive, d’une douleur qui s’accentue au lieu de diminuer, et d’un écoulement purulent jaunâtre ou verdâtre. À ces signes locaux peuvent s’ajouter des manifestations générales : fièvre, frissons, fatigue inhabituelle, ganglions sensibles à proximité. Si vous constatez ce type d’évolution, surtout à partir du troisième ou quatrième jour, il est indispensable de consulter rapidement un médecin, qui décidera s’il faut compléter le traitement local par une antibiothérapie orale ou, plus rarement, une hospitalisation.
Contre-indications des corticoïdes topiques sur plaie ouverte
Les corticoïdes topiques sont couramment prescrits en dermatologie pour traiter les dermatoses inflammatoires (eczéma, psoriasis, lichen, etc.), mais leur utilisation sur une brûlure récente ou une plaie ouverte est formellement déconseillée. Ces molécules ont en effet un effet immunosuppresseur local et peuvent masquer les signes d’infection tout en ralentissant les mécanismes physiologiques de cicatrisation. Sur une brûlure légère encore à vif, l’application de corticoïdes topiques augmente le risque de surinfection et de mauvaise qualité cicatricielle. Ils ne peuvent éventuellement trouver leur place que plus tard, sur une cicatrice déjà fermée présentant des manifestations spécifiques (cicatrice hypertrophique inflammatoire, par exemple), et toujours sous strict contrôle médical. En automédication, il est donc préférable de s’en tenir à des crèmes cicatrisantes non cortisonées, riches en agents hydratants et réparateurs, associées à une protection solaire rigoureuse.
Critères de consultation médicale urgente et suivi dermatologique
Si la majorité des brûlures légères peuvent être prises en charge à domicile avec des gestes simples et des pansements adaptés, certaines situations imposent de consulter rapidement un professionnel de santé, voire d’appeler les services d’urgence. Les critères de gravité ne reposent pas uniquement sur la taille de la brûlure, mais aussi sur sa localisation, ses symptômes associés et le terrain du patient. Savoir quand demander un avis médical permet de gagner un temps précieux, d’éviter les complications infectieuses ou fonctionnelles et de limiter les séquelles cicatricielles à long terme. À l’inverse, pour les brûlures superficielles bien maîtrisées, un suivi dermatologique peut être proposé afin d’optimiser la qualité de la cicatrice et de prévenir les troubles pigmentaires ou les cicatrices hypertrophiques.
Brûlures du visage, mains, articulations et zones de flexion
Certaines localisations anatomiques sont d’emblée considérées comme à risque, même lorsque la brûlure semble superficielle et de petite taille. C’est le cas du visage (notamment paupières, lèvres, ailes du nez), des mains et des doigts, des pieds, mais aussi des grandes articulations (poignets, coudes, épaules, genoux, chevilles) et des plis de flexion (cou, aisselles, aine). Sur ces zones, une brûlure légère mal prise en charge peut provoquer des séquelles fonctionnelles importantes : limitation d’ouverture de la bouche, gêne pour fermer l’œil, raideur articulaire, difficultés de préhension. De plus, l’enjeu esthétique est majeur au niveau du visage et des mains, exposés en permanence. Ainsi, en cas de brûlure touchant ces régions, il est fortement recommandé de consulter un médecin, voire un service spécialisé en brûlures, même si la surface atteinte est modeste et que la douleur paraît supportable.
Signes systémiques d’infection nécessitant antibiothérapie orale
Au-delà des signes locaux de surinfection, l’apparition de manifestations générales doit alerter et conduire à une consultation urgente. Une fièvre supérieure à 38,5 °C, des frissons, des sueurs abondantes, une sensation de malaise ou de fatigue intense, des nausées ou des maux de tête inhabituels peuvent traduire une diffusion de l’infection au-delà de la simple brûlure. Chez les enfants, ces signes peuvent être plus discrets : irritabilité marquée, perte d’appétit, somnolence ou pleurs inconsolables doivent faire suspecter une complication. Dans ces situations, une antibiothérapie orale, voire intraveineuse, est souvent nécessaire, associée à une réévaluation complète de la plaie par un professionnel. Il est important de ne pas banaliser ces symptômes en les attribuant uniquement à la douleur : une brûlure légère ne doit pas provoquer, à elle seule, un syndrome infectieux franc.
Cicatrices hypertrophiques et prévention des chéloïdes post-brûlure
Une fois la brûlure cicatrisée en surface, le travail n’est pas terminé : la phase de remodelage cicatriciel peut se poursuivre pendant plusieurs mois, voire plus d’un an. Chez certains patients, en particulier les sujets jeunes, les peaux foncées et les localisations sous tension (sternum, épaules, dos, mandibule), la cicatrice peut devenir épaisse, rouge, bombée et parfois prurigineuse : on parle de cicatrice hypertrophique, voire de chéloïde lorsque l’épaississement déborde largement les limites initiales de la brûlure. Afin de limiter ce risque après une brûlure légère, plusieurs mesures préventives peuvent être mises en place : massages réguliers de la zone avec un gel ou une crème spécifique, utilisation de gels ou de feuilles de silicone médical, port éventuel de vêtements ou de bandages compressifs sur avis spécialisé. La protection solaire (SPF 50+), prolongée au minimum pendant 6 à 12 mois, est également cruciale pour éviter l’hyperpigmentation définitive de la cicatrice. En cas de tendance connue aux chéloïdes, un suivi dermatologique rapproché permettra de proposer, si besoin, des traitements complémentaires (injections de corticoïdes intralésionnels, laser, etc.).